آرتروزچیست؟
آرتروز یا آرتریت به معنای التهاب مفصل است. واژهی آرتروز برای توصیف حدود ۲۰۰ بیماری مختلف که مفصل، بافتهای اطراف مفصلی و دیگر بافتهای همبندی و اسکلتی عضلانی را درگیر میکنند استفاده میشود. آرتروز بیماری روماتیسمی است و شایعترین نوع آرتروز، استئوآرتروز است. دیگر بیماریهای شایع روماتیسمی که به التهاب مفصل مربوط میشوند عبارتند از نقرس، فیبرومیالژیا و آرتروز روماتوئید (RA). برخی از انواع آرتروز، مانند آرتروز روماتوئید و لوپوس میتوانند چندین ارگان را درگیر کنند و باعث بروز علائم گسترده شوند که در ادامه به آن میپردازیم.
آرتروز یا آرتریت به معنای التهاب مفصل است. واژهی آرتروز برای توصیف حدود ۲۰۰ بیماری مختلف که مفصل، بافتهای اطراف مفصلی و دیگر بافتهای همبندی و اسکلتی عضلانی را درگیر میکنند استفاده میشود.
شیوع و پروگنوز آرتروز
با توجه به آمار مرکز کنترل و پیشگیری از بیماریها، ۵۴.۴ میلیون نفر از بزرگسال در ایالات متحده مبتلا به انواع آرتروز هستند. از این تعداد، ۲۳.۷ میلیون نفر دچار محدودیت فعالیتی هستند. آرتروز در افراد ۶۵ ساله یا مسنتر شایعتر است، اما میتواند افراد در همه سنین، از جمله کودکان را نیز تحت تاثیر قرار دهد.
علایم و نشانههای آرتروز
انواع علائم آرتروز و چگونگی بروز آنها، بسته به نوع آرتروز متفاوت است. علائم آرتروز میتواند به تدریج یا ناگهانی ایجاد شود، اگر کسی هر یک از چهار علامت هشدار دهندهی اصلی زیر را تجربه کند، باید به پزشک مراجعه کند.
درد: درد آرتروز میتواند ثابت یا متغیر باشد.
تورم: در برخی از انواع آرتروز، پوست روی مفصل آسیب دیده قرمز و متورم و گرم میشود.
سفتی و خشکی مفصل: خشکی مفصل یک علامت معمول است که پس از بیدار شدن از خواب در صبح، یا پس از نشستن طولانی مدت پشت میز، رانندگی طولانی مدت و بعد از ورزش رخ میدهد.
اختلال در حرکت مفصل: حرکت دردناک مفصل یا خشکی و درد هنگام بلند شدن از روی صندلی میتواند نشان دهندهی آرتروز باشد.
انواع آرتروز و علائم آنها
آرتروز به هفت گروه اصلی شامل:
- آرتریت التهابی
- آرتروز دژنراتیو(تخریبی) یا مکانیکی
- درد اسکلتی عضلانی و بافت نرم
- دردهای کمری
- بیماری بافت همبند
- آرتروز عفونی
- آرتروز متابولیک
تقسیم میشوند که در ادامه به بررسی آنها خواهیم پرداخت.
۱. آرتریت التهابی
کلمهی “آرتروز” به معنای “التهاب مفصل” است، اما این التهاب ممکن است بر تاندونها و رباطهای اطراف مفصل نیز تاثیر بگذارد. التهاب بخشی طبیعی از روند بهبودی بدن یا دفاعی در برابر ویروسها و باکتریها یا پاسخی به آسیبهایی مانند سوختگی است. اما در آرتروزهای التهابی، التهاب غیر مفید است و باعث آسیب به سطح مفصلی و استخوانهای زیرین و در نتیجه درد، سفتی و تورم میشود. نمونههایی از آرتریت التهابی عبارتند از:
_آرتروز روماتوئید (RA)
_آرتروز واکنشی
_اسپوندیلیت انکیلوزان
_آرتروز مرتبط با پسوریازیس یا کولیت
آرتروز روماتوئید (RA)
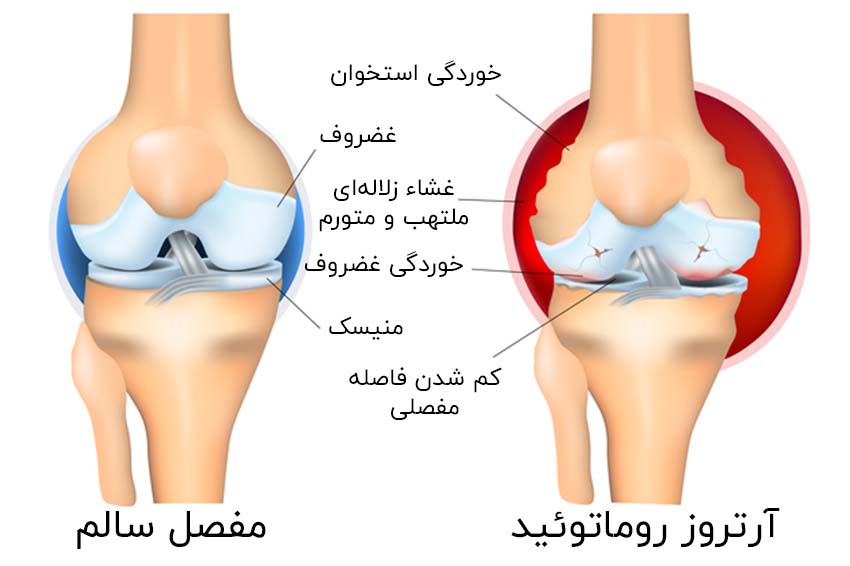
در آرتروز روماتوئید سیستم ایمنی، بافتهای بدن مخصوصا بافت همبند را مورد حمله قرار میدهد و منجر به التهاب مفاصل، درد و تخریب بافت مفصل میشود. غضروف، بافت همبند انعطاف پذیر در مفاصل است که فشار و شوک ایجاد شده توسط حرکت مانند راه رفتن و دویدن را کاهش میدهد و از مفاصل محافظت میکند. التهاب مزمن در مایع مفصلی منجر به تخریب غضروف و استخوان میشود. این امر میتواند منجر به تغییر شکل مفاصل، درد، تورم و قرمزی میشود.
علامت آرتروز روماتوئید خشکی مفاصل بعد از استراحت طولانی مدت است و باعث ناتوانی فرد و کاهش کیفیت زندگی او میشود. از بیماریهای مرتبط با آرتروز روماتوئید میتوان بیماریهای قلبی عروقی مانند بیماری عروق کرونر قلب و سکتهی مغزی را نام برد. تشخیص به موقع و زود هنگام آرتروز روماتوئید به مدیریت بهتر علائم کمک میکند و کیفیت زندگی را بهبود میبخشد.
علائم آرتروز روماتوئید (RA)
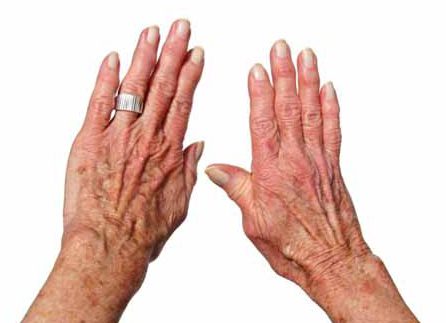
آرتروز روماتوئید معمولا بر مفاصل دو طرف بدن به طور مساوی تاثیر میگذارد. مفاصل مچ دست، انگشتان، زانو و مچ پا بیشترین آسیب را میبینند. علائم مفصلی آرتروز روماتوئید عبارتند از:
_خشکی صبحگاهی
_درد: اغلب در مفاصل یکسان در هر دو طرف بدن وجود دارد.
_از دست دادن طیف وسیعی از دامنهی حرکتی مفاصل همراه با تغییر شکل مفصل
_درد قفسهی سینه در هنگام تنفس، به علت التهاب لایهی جنب در ریه
_خشکی چشم و دهان در صورت همراهی با سندروم شوگرن
_سوزش، خارش و ترشحات چشمی
_ندول زیر پوستی: معمولا نشانهای از شدید بودن بیماری است
_بی حسی، سوزن سوزن شدن، یا سوزش در دست و پا
_مشکلات خواب
آرتروز دوران نوجوانی
آرتروز دوران نوجوانی انواع مختلفی دارد. آرتروز ایدیوپاتیک نوجوانان (JIA) که به عنوان آرتروز روماتوئید نوجوانان (JRA) نیز شناخته میشود، رایج ترین نوع آرتروز دوران کودکی است. آرتروز دوران کودکی میتواند باعث آسیب دائمی به مفاصل شود و برای آن درمانی وجود ندارد. با این حال ممکن است بیماری برای مدتی خاموش و غیرفعال شود.
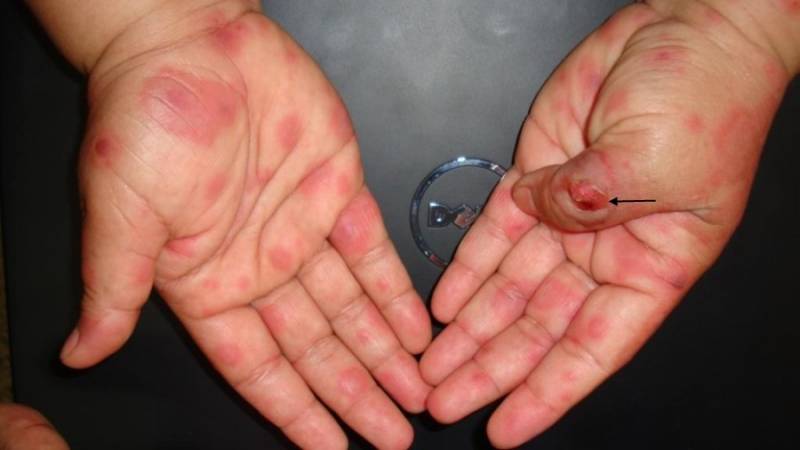
علائم آرتروز دوران نوجوانی
_تورم، قرمزی یا گرمی مفصل
_محدودیت در حرکت مفصل
_لنگش و یا مشکل در استفاده از اندامها
_تب بالای ناگهانی
_بثورات جلدی بر روی تنه و اندامها که با تب برطرف میشود
_رنگ پریدگی پوست و تورم غدد لنفاوی
_آرتروز روماتوئید نوجوانان میتواند باعث مشکلات چشمی مانند التهاب مشیمیه، التهاب عنبیه، قرمزی چشمها، درد چشم، به ویژه هنگام نگاه کردن به نور و تغییرات بینایی شود.
سندرم شوگرن
سندروم شوگرن اختلال خود ایمنی است که گاهی اوقات در کنار آرتروز روماتوئید و لوپوس رخ میدهد. سندروم شوگرن باعث تخریب غدد اشکی و بزاقی میشود، و در نهایت باعث خشکی دهان و چشم و دیگر مناطق مرطوب مانند بینی، گلو و پوست میشود. همچنین میتواند مفاصل، ریهها، کبد، کلیه، عروق خونی، دستگاه گوارش و اعصاب را نیز درگیر کند. همچنین میتواند منجر به واسکولیت پوستی، نوروپاتی محیطی، گلومرولونفریت و کاهش سطح C4 شود. که این موارد نشان دهندهی ارتباط بین سندروم شوگرن و سیستم ایمنی بدن است. اگر سندروم شوگرن این بافتها را تحت تاثیر قرار دهد، خطر ابتلا به لنفوم غیر هوچکین افزایش مییابد. سندروم شوگرن به طور معمول در افراد بالای ۴۰ تا ۵۰ سال و به خصوص در زنان دیده میشود.
علائم سندرم شوگرن
_خشکی و خارش چشم و احساس وجود جسم خارجی در چشم
_اشکال در بلع
_از دست دادن حس چشایی
_مشکل در صحبت کردن
_بزاق غلیظ یا رشته ای
_زخم و درد دهان
_خشونت صدا
_تب
_تغییر در رنگ دست و پا
_درد یا تورم مفصلی
آرتروز یا ورم مفاصل پسوریاتیک
ورم مفاصل پسوریاتیک بیماری خودایمنی است که اغلب با بیماری پوستی به نام پسوریازیس همراه است. اکثر افراد مبتلا به ورم مفاصل پسوریاتیک و پسوریازیس ابتدا به پسوریازیس و سپس به ورم مفاصل پسوریاتیک مبتلا میشوند، اما گاهی علائم مفصلی قبل از ضایعات پوستی ظاهر میشود. عواملی که باعث افزایش خطر آرتروز پسوریاتیک میشوند عبارتند از:
_ابتلا به پسوریازیس
_سابقهی خانوادگی
_سن بین ۳۰ تا ۵۰ سالگی
_افراد مبتلا به آرتروز پسوریاتیک نسبت به جمعیت عمومی با ریسک بیشتری برای ابتلا به بیماری قلبی عروقی از جمله افزایش BMI و تری گلیسیرید روبرو هستند.
علائم ورم مفاصل پسوریاتیک
علائم آرتروز پسوریاتیک ممکن است خفیف باشد و فقط شامل مفاصل انتهایی انگشتان دست یا پا باشد. آرتروز پسوریازیس شدید میتواند بر مفصلهای متعدد، از جمله ستون فقرات و استخوان خاجی، تاثیر بگذارد و باعث خشکی، سوزش و درد در مفصل شود.
۲. آرتروز دژنراتیو یا مکانیکی
آرتروز دژنراتیو یا مکانیکی غضروف پوشانندهی انتهای استخوانها نازک و ناهموار میشود. کار اصلی این غضروف صاف و لغزنده، کمک به سر خوردن و حرکت هموار مفاصل است. بدن برای جبران از دست دادن غضروف و تغییر در عملکرد مفصل، شروع به بازسازی استخوان در تلاش برای بازگرداندن ثبات میکند. این فرآیند میتواند باعث رشد نامطلوب استخوانها و ایجاد استئوفیت (برآمدگی استخوانی) شود که باعث بدشکلی مفاصل میشود. این بیماری استئوآرتروز نامیده میشود. استئوآرتروز همچنین میتواند در نتیجهی آسیبهای قبلی به مفصل مانند شکستگی یا التهاب قبلی در مفصل ایجاد شود.
۳. درد اسکلتی، عضلانی و بافت نرم
درد اسکلتی، عضلانی و بافت نرم در بافتهایی غیر از مفاصل و استخوانها احساس میشود. درد از عضلات و بافتهای نرم حمایت کنندهی مفاصل سرچشمه میگیرد و یا اغلب در قسمتی از بدن که آسیب دیده و یا از آن بیش از حد استفاده شده، احساس میشود مانند آرنج تنیس بازان. دردی که گسترده باشد و با علائم دیگری همراه باشد ممکن است نشان دهندهی فیبرومیالژیا باشد.
فیبرومیالژیا
فیبرومیالژیا معمولا در سنین میانسالی و پس از آن شروع میشود، اما میتواند کودکان را نیز تحت تاثیر قرار دهد. فرد ممکن است درد را غیر طبیعی پردازش کند و به چیزهایی که برای دیگر افراد دردناک نیست به شدت واکنش نشان دهد. علل فیبرومیالژیا ناشناخته است، اما برخی از عواملی که با ابتلا به بیماری همراه هستند عبارتند از:
_حوادث استرس زا یا دردناک
_اختلال استرس پس از سانحه (PTSD)
_صدمات ناشی از حرکات تکراری
_عفونتهای ویروسی
_لوپوس، آرتروز روماتوئید، سندرم خستگی مزمن
_سابقهی خانوادگی
_اضافه وزن
_جنسیت زن
علائم فیبرومیالژیا
_درد منتشر با نقاط حساس در بدن
_اختلال خواب
_خستگی
_استرس روانی
_خشکی صبحگاهی
_سوزن سوزن شدن و بی حسی در دستها و پاها
_سردرد، از جمله میگرن
_مشکلات گوارشی مانند سندرم رودهی تحریک پذیر
_دورههای قاعدگی دردناک و سایر سندرمهای درد
_مشکل در تفکر و به خاطر سپردن
_درد در فک
۴. دردهای کمری
منشا درد پشت ممکن است از عضلات، دیسک، اعصاب، رباط، استخوان یا مفصل باشد. کمر درد میتواند ناشی از بیماریهای ارگانهای داخلی بدن نیز باشد که به آن درد ارجاعی گفته میشود. علل کمر درد میتواند ناشی از استئوآرتروز، اسپوندیلوز، دیسک تضعیف شده، استئوپروز و نازک شدن استخوانها باشد. اگر نتوان علت دقیق کمردرد را شناسایی کرد، تحت عنوان درد غیر اختصاصی شناخته میشود.
استئوآرتروز
استئوآرتروز غضروف، پوشش مفصل، رباطها و استخوان زیرین مفصل را درگیر میکند. تخریب این بافتها در نهایت منجر به درد، سفتی و خشکی مفاصل میشود. استئوآرتروز اغلب مفاصلی را تحت تاثیر قرار میدهد که تحت فشار زیادی هستند و از آنها استفادهی زیادی میشود مانند مفصل ران، زانو، شانه، ستون فقرات، پایه انگشت شست و مفصل انگشت شست پا میباشد.
علائم استئوآرتروز
افراد مبتلا به استئوآرتروز ممکن است علائم زیر را تجربه کنند:
_درد و خشکی مفاصل
_درد: که پس از ورزش یا فشار بر مفصل بدتر میشود
_صدای خراشیده شدن هنگام حرکت مفصل
_خشکی صبحگاهی
_اختلالات خواب به علت درد
۵. بیماریهای بافت همبند (CTD)
بیماری بافت همبند (بافت تشکیل دهندهی تاندون، رباط و غضروف) باعث التهاب مفاصل و درد میشود. التهاب ممکن است در سایر بافتها از جمله پوست، ماهیچهها، ریهها و کلیهها نیز رخ دهد و نشانههای مختلفی علاوه بر درد مفاصل ایجاد کند. نمونههایی از بیماری بافت همبند عبارتند از:
_لوپوس (SLE)
_اسکلرودرمی یا اسکلروز سیستمیک
_درماتومیوزیت
لوپوس اریتماتوی سیستمیک (SLE)
لوپوس اریتماتوی سیستمیک یا لوپوس بیماری خود ایمنی است که در آن سیستم ایمنی علیه سلولهای بدن آنتی بادی تولید میکند و منجر به التهاب گسترده و آسیب بافتی میشود. این بیماری دارای دورههای بیماری و بهبودی است. لوپوس میتواند در هر سنی ظاهر شود، اما شیوع این بیماری در سنین ۱۵ تا ۴۵ سالگی بیشتر است.
در مقابل هر یک مرد مبتلا به لوپوس، ۴ تا ۱۲ زن به این بیماری مبتلا هستند. علت لوپوس هنوز معلوم نیست، اما میتواند با عوامل ژنتیکی، محیطی و هورمونی مرتبط باشد. لوپوس میتواند بر مفاصل، پوست، مغز، ریهها، کلیهها، رگهای خونی و سایر بافتها تاثیر بگذارد.
علائم لوپوس
_بثورات قرمز رنگ و یا تغییر رنگ پوست صورت، اغلب به شکل پروانه در سراسر بینی و گونه
_درد و ورم مفاصل
_تب با علت ناشناخته
_درد قفسهی سینه در هنگام تنفس عمیق
_غدد متورم
_خستگی شدید
_ریزش موی غیر معمول
_انگشتان رنگ پریده یا بنفش در اثر سرما یا استرس
_حساسیت به نور خورشید
_کاهش سلولهای خونی
_افسردگی و اشکال در تفکر و حافظه
_زخمهای دهانی
_تشنج غیر قابل توضیح
_سقط مکرر جنین
_مشکلات کلیوی غیر قابل توضیح
اسکلرودرمی
اسکلرودرمی بافت همبندی بدن را تحت تاثیر قرار میدهد. در این بیماری، پوست فرد خشک و سخت میشود. برخی از انواع اسکلرودرمی میتواند اندامهای داخلی و شریانهای کوچک را تحت تاثیر قرار دهند. علت اسکلرودرمی در حال حاضر ناشناخته است. اسکلرودرمی اغلب افراد ۳۰ تا ۵۰ سال را تحت تاثیر قرار میدهد و ممکن است با سایر بیماریهای خود ایمنی مثل لوپوس همراه باشد. عوارض آن شامل مشکلات پوستی، ضعف در قلب، آسیب ریوی، مشکلات گوارشی، و نارسایی کلیه است.
علائم اسکلرودرمی
_تغییر رنگ انگشتان دست یا پا به آبی یا سفید که در پاسخ به درجه حرارت سرد ایجاد میشود، به عنوان پدیدهی رینود شناخته میشود.
_ریزش مو
_تغییر رنگ پوست
_خشکی و سفتی پوست انگشتان دست، ساعد و صورت
_تودههای کوچک سفید در زیر پوست که گاهی اوقات ماده سفید شبیه خمیر دندان ترشح میکنند.
_زخم روی انگشتان دست یا پا
_پوست خشک و ماسک مانند بر روی صورت
_بی حسی و درد در پا
_درد، سفتی و تورم مچ دست، انگشتان و سایر مفاصل
_سرفهی خشک، تنگی نفس و خس خس سینه
_مشکلات گوارشی مانند نفخ پس از وعدههای غذایی، یبوست و اسهال
_مشکل در بلع
_ریفلاکس معده به مری و سوزش سر دل
۶. آرتروز عفونی
بعضی از باکتریها، ویروسها یا قارچهایی که به مفصل وارد میشوند، گاهی باعث التهاب میشوند. ارگانیزمهایی که میتوانند مفاصل را آلوده کنند عبارتند از:
سالمونلا و شیگلا: از طریق مسمومیت غذایی یا آلودگی غذایی گسترش مییابند.
کلامیدیا و گونوره: بیماریهای منتقله از راه جنسی (STD) هستند.
هپاتیت C: عفونت منتقله از راه خون است که ممکن است از طریق سوزنهای مشترک یا انتقال خون گسترش یابد.
عفونت مفصلی اغلب با آنتی بیوتیک و سایر داروهای ضد میکروبی بهبود مییابد. با این حال، گاهی اوقات آرتروز میتواند مزمن شود و در صورتی که عفونت ادامه دار باشد آسیب مفصلی ممکن است غیر قابل بازگشت شود.
آرتروز سپتیک (عفونی)
التهاب مفاصل در آرتروز عفونی از عفونت باکتریایی یا قارچی منشا میگیرد و معمولا زانو و لگن را تحت تاثیر قرار میدهد. این بیماری به دو شکل مفصل را درگیر میکند، زمانی که میکروارگانیسم بیماری زا از طریق خون به مفصل گسترش مییابد، و یا زمانی که مفصل به طور مستقیم با میکروارگانیسم از طریق آسیب یا جراحی آلوده شده است.
باکتریهایی مانند استافیلوکوک، استرپتوکوک و نایسریا گونوره عامل اکثر موارد آرتروز سپتیک حاد و میکروارگانیسمهایی مانند سل و کاندیدا آلبیکنس باعث آرتروز سپتیک مزمن میشوند. آرتروز سپتیک مزمن از نوع حاد آن کمتر شایع میباشد. آرتروز سپتیک ممکن است در هر سنی رخ دهد. در نوزادان قبل از ۳ سالگی رخ میدهد، مفصل ران سایت معمول عفونت در این سن است.
آرتروز عفونی از ۳ سالگی تا نوجوانی غیر معمول است. در صورتی که کودکان واکسینه نشده باشند، با احتمال بیشتری نسبت به بزرگسالان، به آرتروز سپتیک ناشی از استرپتوکوک گروه B و هموفیلوس آنفولانزا مبتلا میشوند. بروز آرتروز باکتریایی ناشی از عفونت با ویروس آنفلوانزا، از زمان استفاده از واکسن هموفیلوس آنفولانزا ب (HIB) تقریبا ۷۰ تا ۸۰ درصد کاهش یافته است. آرتروز سپتیک اورژانس روماتولوژیک است زیرا میتواند منجر به تخریب سریع مفصل شود و مرگبار باشد. موارد زیر خطر ابتلا به آرتروز سپتیک را افزایش میدهند:
_بیماریها و آسیبهای مفصلی
_ایمپلنت مفصلی مصنوعی
_عفونت باکتریایی در نقاط دیگر بدن
_حضور باکتری در خون
_بیماری مزمن (مانند دیابت، آرتروز روماتوئید و بیماری سلول داسی شکل خون)
_تزریق داخل وریدی (IV) داروها
_داروهایی که سیستم ایمنی را سرکوب میکنند
_صدمهی اخیر به مفاصل
_آرتروسکوپی مفصل و یا عمل جراحی اخیر
_بیماریهایی مانند اچای وی، که باعث تضعیف سیستم ایمنی بدن میشوند
_سن بالا
علائم آرتروز سپتیک در نوزادان:
_گریه هنگام حرکت مفصل درگیر
_تب
_ناتوانی در حرکت اندام
_تحریک پذیری
علائم آرتروز سپتیک در کودکان و بزرگسالان:
_تورم مفصل
_ناتوانی در حرکت اندام
_درد شدید، تورم و قرمزی مفاصل
_تب
_لرز (علامت غیر معمول است)
۷. آرتروز متابولیک
اسید اوریک از تجزیهی مادهای بنام پورین در بدن ایجاد میشود. اگر تولید اسید اوریک بیش از نیاز بدن باشد و یا بدن نتواند اسید اوریک محلول در خون را با سرعت کافی از کلیهها دفع کند. در این حالت سطوح اوریک اسید در خون بالا میرود و در مفاصل تجمع مییابد و باعث تشکیل کریستال سوزنی شکل در مفصل (معمولا مفاصل انتهایی اندامها مانند انگشت بزرگ پا و دست ) و باعث بیماری نقرس میشود.
نقرس
زمانی که بدن از بیش از حد اسید اوریک تولید کند و یا به اندازهی کافی اسید اوریک دفع نکند، کریستالهای اسید اوریک و یا اورات مونوسدیم، در بافتها و مایعات بدن تجمع کنند و منجر به نقرس میشوند. عوامل خطر ابتلا به نقرس عبارتند از:
_اضافه وزن
_مصرف الکل
_استفاده از دیورتیکها
_رژیم غذایی غنی از گوشت و غذاهای دریایی
_برخی داروها
_اختلال عملکرد کلیهها
علائم نقرس
_درد و تورم مفاصل، اغلب در انگشت شست پا، مفاصل زانو و مچ پا
_درد ناگهانی و ضرباندار که اغلب در طول شب ایجاد میشود.
_گرمی، حساسیت، قرمزی و تورم مفاصل
_تب
_توفی: پس از چند سال ابتلا به نقرس، تودههایی زیر پوست اطراف مفصل یا در نوک انگشتان و گوشها ایجاد میشود که باعث تغییر شکل و کشش پوست میشود و اگر باعث تخریب پوست شود میتواند منجر به عفونت و یا استئومیلیت شود. برخی ازبیماران نیاز به جراحی فوری برای تخلیه توفی دارند.
عوامل موثر در ابتلا به آرتریت
اکثر انواع آرتروز با ترکیبی از عوامل مختلف مرتبط هستند، اما برخی از آرتروزها علت مشخصی ندارند و به صورت غیر قابل پیش بینی ظاهر میشوند. علت با توجه به نوع آرتروز متفاوت است با این حال علل احتمالی ورم مفاصل عبارتند از:
آسیب و ضربه: منجر به آرتروز دژنراتیو میشود.
متابولیسم غیر طبیعی: منجر به نقرس و نقرس کاذب میشود.
ارث: مانند استئوآرتروز
عفونتها: آرتروز در بیماری لایم
اختلال عملکرد سیستم ایمنی بدن: مانند آرتروز روماتوئید و لوپوس
ژنتیک: برخی افراد از نظر ژنتیکی بیشتر مستعد ابتلا به بیماریهای مفصلی هستند. عوامل مضاعف مانند آسیب قبلی، عفونت، سیگار کشیدن و مشاغل فیزیکی میتوانند ژنهای آرتروز را فعال کنند و خطر ابتلا به آرتروز را افزایش دهند.
رژیم غذایی و تغذیه: تغذیه میتواند در خطر ابتلا به آرتروز و مدیریت آرتروز نقش داشته باشد. غذاهایی که التهاب را افزایش میدهند، به ویژه غذاهایی که پاسخ سیستم ایمنی را تحریک میکنند مانند غذاهای مشتق شده از حیوانات و غذاهایی که حاوی مقدار زیاد شکر تصفیه شده هستند، میتوانند نشانههای آرتروز را بدتر کنند. نقرس با رژیم غذایی مرتبط است، زیرا رژیم غذایی حاوی مقدار زیاد پورین مانند غذاهای دریایی، شراب قرمز و گوشت قرمز باعث افزایش سطح اسید اوریک میشود. با این حال سبزیجات و سایر مواد غذایی گیاهی حاوی سطوح بالای پورین باعث افزایش نشانههای نقرس نمی شوند.
ریسک فاکتورهای موثر در ابتلا به آرتروز
برخی از عوامل خطر ابتلا به آرتروز قابل اصلاح هستند در حالی که برخی دیگر قابل اصلاح نیستند. عوامل خطر غیر قابل اصلاح آرتروز عبارتند از:
سن: با افزایش سن خطر ابتلا به انواع مختلف آرتروز نیز افزایش مییابد.
جنسیت: شیوع انواع آرتروز در زنان بیشتر است و ۶۰ درصد از افراد مبتلا به آرتروز زن هستند، اما نقرس در مردان نسبت به زنان شایع تر است.
عوامل ژنتیکی: ژنهای خاصی با خطر بالای ابتلا به آرتروز مانند آرتروز روماتوئید (RA)، لوپوس اریتماتوز سیستمیک (SLE) و اسپوندیلیت انکیلوزین همراه هستند.
عوامل خطر قابل تغییر آرتروز عبارتند از:
اضافه وزن و چاقی: وزن بیش از حد به شروع و پیشرفت استئوآرتروز زانو منجر میشود.
آسیبهای مفصلی: آسیب مفصلی میتواند به ایجاد استئوآرتروز در آن مفصل منجر شود.
عفونت: بسیاری از عوامل میکروبی میتوانند مفاصل را آلوده کرده و باعث ایجاد اشکال مختلف ورم مفاصل شوند.
شغل: برخی مشاغل که شامل خم شدن تکراری زانو و چمباتمه زدن است با استئوآرتروز زانو همراه است.
مدیریت و درمان آرتروز
هدف از درمان آرتروز کنترل درد، به حداقل رساندن آسیب مفاصل، حفظ عملکرد و بهبود کیفیت زندگی است. طیف وسیعی از داروها و تغییر شیوهی زندگی میتواند در رسیدن به این هدف کمک کند. درمانها به طور کلی شامل موارد زیر هستند:
درمان دارویی
داروهای تجویزی به نوع آرتروز بستگی دارد. داروهای مورد استفاده در آرتروز عبارتند از:
داروهای ضد درد:استامینوفن (Tylenol)، ترامادول (Ultram)، مواد مخدر حاوی اکسی کدون (Percocet, Oxycontin) یا هیدروکودون (Vicodin، Lortab)
داروهای ضد التهابی غیر استروئیدی (NSAIDs): ایبوپروفن (Advil، Motrin IB) و ناپروکسن سدیم( (Aleve
داروهای ضد روماتیسمی اصلاح کنندهی بیماری (DMARDs): متوتروکسات (Trexall) و هیدروکسی کلروکین (Plaquenil)
داروهای بیولوژیکی: اتانرسپت (Enbrel) و اینفلکسیمب (Remicade)
کورتیکواستروئیدها
آرتروز غیر التهابی اغلب با داروهای مسکن، فعالیت بدنی، کاهش وزن و خودمراقبتی بهبود مییابد و آرتریت التهابی با داروهای ضد التهابی مانند کورتیکواستروئیدها، داروهای ضد التهابی غیراستروئیدی، داروهای ضد روماتیسمی اصلاح کنندهی بیماری (DMARDs) و داروهای بیولوژیک بهبود مییابد.
درمانهای غیر دارویی
رژیم غذایی: تحقیقات نشان میدهد که رژیم غذایی سالم و متعادل شامل پروتئین حیوانی و گیاهان دارای آنتی اکسیدان بالا و دارای خواص ضد التهابی مانند ماهی، آجیل و دانهها، میوه و سبزیجات، لوبیا، روغن زیتون و غلات کامل میتواند در درمان افراد مبتلا به آرتروز کمک کند در حالی که مواد غذایی حاوی مادهی شیمیایی به نام سولانیون مثل گوجه فرنگی برای افراد مبتلا به آرتروز مفید نیستند.
درمان فیزیکی: پزشکان اغلب دورههای فیزیوتراپی و ماساژ، درمان آب گرم، کار درمانی و مدیریت خستگی را برای کمک به بیماران مبتلا به آرتروز جهت کنترل برخی مشکلات و کاهش محدودیت حرکتی را توصیه میکنند.
آموزش به بیمار و خود مدیریتی: شامل رعایت مواردی است که در بهبود شرایط بیمار موثر هستند مانند داشتن فعالیت جسمانی همراه با استراحت کافی، حفظ وزن متعادل، اجتناب از سیگار و الکل، حفاظت از مفاصل در برابر استرس غیر ضروری، بهبود خواب با اجتناب از کافئین و ورزش شدید در شب و محدودیت استفاده از صفحهی نمایش قبل از خواب، مراقبت از مفاصل با انجام کارهایی مانند استفاده از مفاصل بزرگ به عنوان اهرم برای باز کردن درب و استفاده از چند مفاصل برای تقسیم وزن اشیایی که فرد بلند میکند مانند استفاده از کوله پشتی و عدم قرار گیری در یک وضعیت برای مدت طولانی، چک آپ منظم توسط دکتر.
عمل جراحی برای تعویض مفصل
بیماریهای همراه آرتروز
در زیر به معرفی بیماریهایی که همراه با آرتروز دیده میشوند، میپردازیم:
فشار خون بالا همراه با بیماری قلبی: شایعترین بیماری همراه در بزرگسالان مبتلا به آرتروز است.
بیماری تنفسی مزمن به علت سیگار: دومین بیماری همراه شایع در بزرگسالان مبتلا به آرتروز است.